Principios de la insulinoterapia en Diabetes tipo 1
Autor: Comité Editorial NetMD
Released: 01/12/2022 Valido hasta: 31/12/2023
En la Diabetes tipo 1 (DM1) existe una deficiencia absoluta de insulina por lo cual, se debe realizar un reemplazo total exógeno diariamente con dicha hormona i,ii.
La administración de insulina exógena que mimetice lo más fielmente posible el patrón fisiológico de secreción de insulina por parte de las células β pancreáticas es considerado el tratamiento de insulina ideal para lograr niveles glucémicos óptimos de control i.
La fisiología de la secreción de insulina incluye un patrón basal y prandial. Una célula β pancreática sana secreta insulina basal continua en bajos niveles, e insulina prandial con las comidas, para mantener los niveles de glucosa en un rango estrecho.
Los fundamentos de la insulinoterapia exógena intentan replicar este patrón, basal y prandial. Este tipo de enfoque en el tratamiento se conoce como “Insulinoterapia Intensificada, Múltiples dosis de insulina (MDI) o tratamiento basal/bolo” i,ii.
La dosis adecuada de insulina es aquella que logrará el mejor control glucémico en un individuo, evitando al máximo la hipoglucemia, controlando la hiperglucemia, y reduciendo la probabilidad de desarrollo a largo plazo de complicaciones iii.
La elección del régimen de insulina depende de la disponibilidad y de los insumos que brinda cada sistema de salud y las características personales de cada individuo.
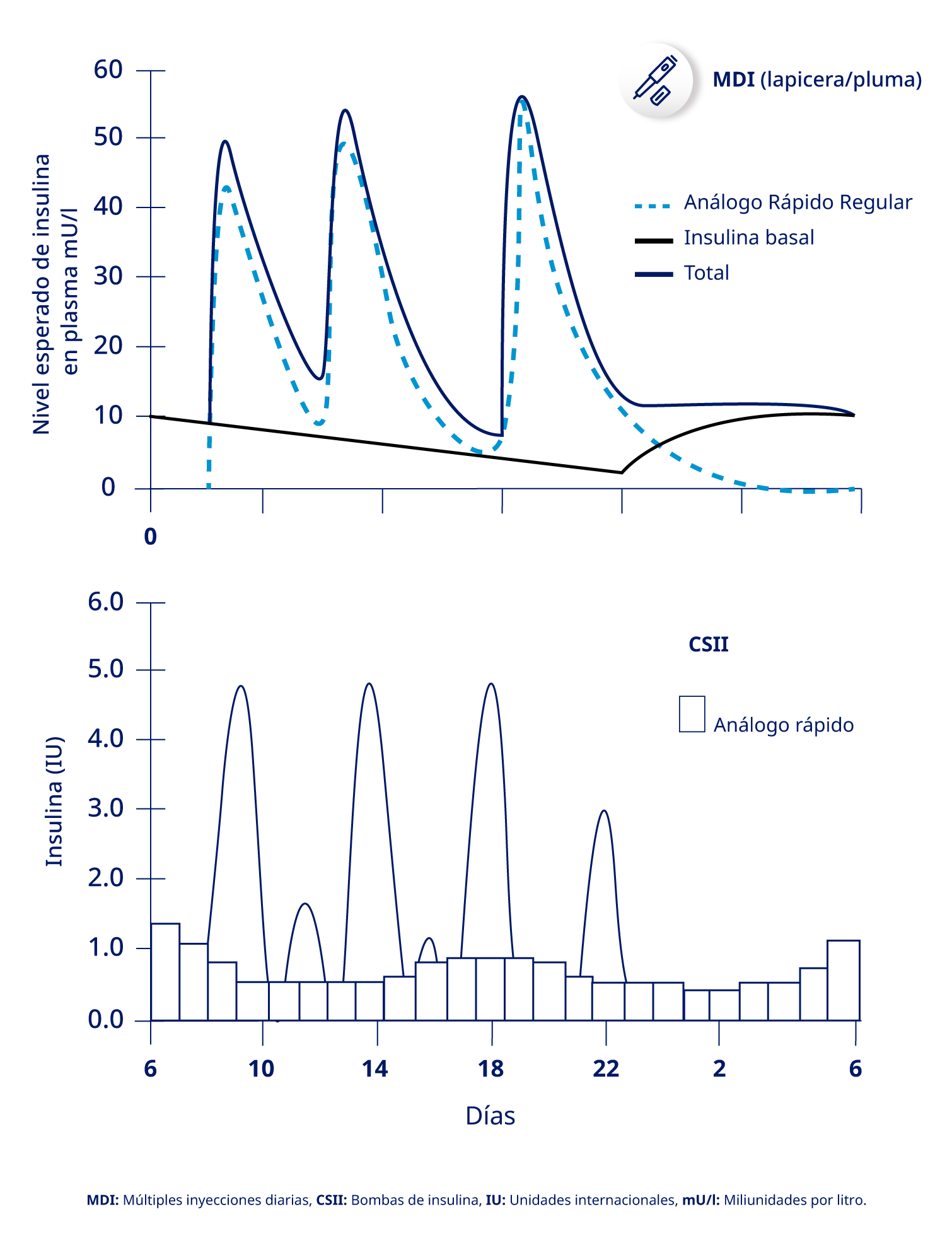
Figura 1: Representación esquemática de los regímenes intensificados de insulina i,iii.
Insulina basal:
Limita la gluconeogénesis y cetogénesis en estado de ayuno y preprandial.
- La insulina NPH se administra 2 o 3 veces al día, teniendo en cuenta el horario del pico de acción (inicio 2/3 antes del desayuno y 1/3 antes de la cena o antes de ir a dormir).
- El análogo basal de acción prolongada se administra una vez al día en general a la mañana o a la noche.
- La insulina basal comprende entre el 30 al 50% de la dosis diaria total.
Insulina prandial
Cubre la ingesta de carbohidratos y otros macronutrientes y corrige la hiperglucemia preprandial.
- La insulina prandial debe inyectarse antes de cada comida.
- Las dosis de insulina prandial se ajusta basándose en el nivel de glucosa de antes de la comida (indice de sensibilidad a la insulina), la composición de la comida (particularmente cantidad y tipo de carbohidratos) y la actividad física programada en las próximas horas.
- Los requerimientos diarios de insulina prandial son aproximadamente del 50 al 70% de la dosis diaria total (DDT)
Inicio de la insulinoterapia
Dosis diaria total de inicio (DDT)i,iii:
- Niños: 0.3 a 0.5 u/kg/día
- Púberes: 0.5 y hasta 2 u/Kg/d
- Adultos: 0.5 a 1 u/kg/d
Insulina basal: 30 al 50% de la DDT.
- NPH: Iniciar dos veces al día, 2/3 antes del desayuno, 1/3 antes de la cena o antes de ir a dormir. Ajustar dosis de acuerdo al monitoreo de glucosa.
- Glargina U100: Antes del desayuno, antes del almuerzo o antes de ir a dormir. Reducir la dosis diaria total un 20% si estaba previamente con NPH.
- Glargina U300: 1 vez al día, en general en horario similar a la U100.
- Determir: Dos veces por día. Misma dosis si estaba previamente con NPH, se debe incrementar alrededor de un 30% si estaba previamente con insulina glargina.
- Degludec: 1 vez al día, en cualquier horario (mínimo de 8 hs entre dosis). Es un 10% más potente de glargina U100 y un 20% más potente que glargina u300.
Insulina prandial: 50 al 70% de la DDT
La dosis del bolo de insulina se calcula en base a dos parámetros:

Los posteriores ajustes de insulina son esenciales para alcanzar los objetivos de glucosa, basándose en el monitoreo glucémico o en el monitoreo continuo de glucosa, evitando al máximo las hipoglucemias y la variabilidad glucémica (Figura 2)iii.

Figura 2. Características de diferentes regímenes de insulina utilizados en DM1iii.
Sistemas de provisión de insulina en DM1i
- Inyecciones de insulina subcutáneas (jeringas/pens)
- Infusores de insulina con o sin sensor
- Insulina inhalada (de acción rápida). No disponible en Argentina.
Conclusiones
La evolución de las formulaciones de insulina a lo largo de los años amplió las opciones de tratamiento para las necesidades únicas de las personas con DM1.
La disponibilidad de nuevas insulinas y el uso de nueva tecnología han mejorado el control de la diabetes y la calidad de vida de las personas con DM1 y su entorno.
Las guías de tratamiento recomiendan el uso de análogos de insulina lenta y rápida o el uso de infusores de insulina como los mejores tratamientos para personas con DM1, niños y adultos, ya que mimetizan la secreción de insulina de manera más fisiológica y predecible.
Por último, también se recomienda que las personas con DM1 reciban atención en un centro especializado en el tratamiento de personas con DM1, con intervención de varios actores (médico, enfermero/educador certificado, psicólogo, nutricionista), obteniéndose los mejores resultados de control y calidad de vida del paciente cuando interviene en la atención un equipo multidisciplinario.
Referencias:
iISPAD Clinical Practice Consensus Guidelines 2022: Insulin
treatment in children and adolescents with diabetes. Pediatr Diabetes. 2022;23:1277–1296. DOI: 10.1111/pedi.13442.
iiNuha A. ElSayed, Grazia Aleppo, Vanita R. Aroda et al. 9. Pharmacologic Approaches to Glycemic Treatment: Standards of Care in Diabetes—2023 Diabetes Care 2023;46(Suppl. 1):S140–S157 | https://doi.org/10.2337/dc23-S009.
iiiHolt, R.I.G., DeVries, J.H., Hess-Fischl, A. et al. The management of type 1 diabetes in adults. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 64, 2609–2652 (2021). https://doi.org/10.1007/s00125-021-05568-3.
Disclaimer
Código de aprobación: AR23DI00001
Material desarrollado con fines de educación Médica continua.
Material exclusivo para profesionales de la salud.
La información aquí presentada es opinión del ponente.
NetMD Education © 2023





