La miastenia gravis (MG) es quizás la enfermedad autoinmune más estudiada y mejor entendida. Es una enfermedad poco frecuente en la infancia que debido a lo inusual, puede pasar inadvertida en sus manifestaciones clínicas iniciales, retardando el diagnóstico con el riesgo que esto acarrea. La miastenia gravis juvenil (MGJ) es aquella que se manifiesta antes de los 15 años de edad y es la enfermedad neurológica autoinmune más olvidada por los pediatras. Se presenta el caso de una adolescente femenina de 14 años de edad, sin antecedentes familiares y/o patológicos de importancia, quien es referida de la consulta de neurología pediátrica, por presentar cuadro clínico caracterizados por episodios de debilidad muscular generalizada, pérdida súbita de la fuerza muscular en las extremidades inferiores dificultad para la marcha, asimismo ptosis palpebral en ambos párpados, concomitantemente dolor bipalpebral, voz nasal, disartria, disfagia para los alimentos sólidos. En la TC de tórax simple, se evidencio imagen a nivel del mediastino anterosuperior, compatible con la presencia de tejido timico, interpretándose el cuadro clínico como miastenia gravis juvenil. Se solicitó estudio de la estimulación repetitiva de nervios periféricos, presentó un patrón decremental en todas los nervios examinados (mediano, cubital y peroneal); asimismo, se comprobó que la velocidad de conducción, tanto motora como sensitiva, fue normal. Se remite a la Unidad de Cirugía de Tórax, donde previa valoración se decide conducta quirúrgica: La timectomía a través de esternotomia mediana, se evidencia la presencia de glándula Timica, se practica exéresis. El estudio anatomopatológico reportó al examen macroscópico tejido de glandula timica a la tinción Hematoxilina-eosina e inmunohistoquimica, el diagnóstico definitivo de timoma tipo B2. Actualmente con evolución posoperatoria a dos año de habérsele practicado la timectomia, en condiciones clínicas estable con ausencia de enfermedad y suspensión de la terapia con piridostigmina.
Caso Clínico
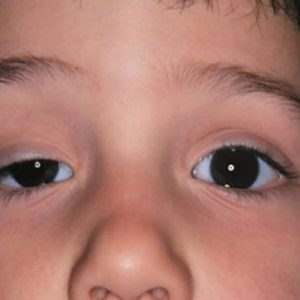
Se presenta el caso de una paciente adolescente de 14 años de edad, quien es referida de la consulta de neurología pediátrica, por presentar cuadro clínico caracterizados por episodios de debilidad muscular generalizada después de las práctica deportiva en el colegio de un año de evolución aproximadamente, la cual era tratada como un trastorno de fatiga muscular, quien posteriormente presenta pérdida súbita de la fuerza muscular en las extremidades inferioresconsistente en dificultad para la marcha, debilidad, caídas frecuentes, asimismo ptosis palpebral caracterizada por caída de ambos párpados superiores, simétricos, de inicio nocturno, con disminución de tamaño de la hendidura palpebral, concomitantemente dolor bipalpebral, voz nasal, disartria, disfagia para los alimentos sólidos.
Antecedentes Personales: Producto de madre de 34 años, 2da gesta, embarazo controlado, Parto eutócico. No presentó patologías durante el período neonatal. Asma bronquial controlada
Sin antecedentes familiares de importancia. Examen Físico: vigil, orientada en tiempo, espacio y persona, con buen estado nutricional, hemodinámicamente y ventilatoriamente estable. Fuerza conservada en miembros superiores e inferiores con fatigabilidad tras movimientos repetitivos. Reflejos osteotendinosos hiperrefléxicos. Ptosis palpebral bilateral. Visión monocular y binocular conservada. Voz nasal. Disartria. Resto del examen no aporta datos patológicos.
Exámenes Complementarios: Hematología, perfil bioquímico, valores dentro de límites normales. Pruebas Inmunológicas: ANA, ANCA negativos. C3 y C4: Normal. VDRL y HIV negativos. Tóxicos en orina negativos.
Se solicitan estudios de imágenes radiografías de tórax dentro de límites normales (Figura. 1). En la TC de tórax simple, se evidencio una imagen a nivel del mediastino anterosuperior, la cual es compatible con la presencia de tejido timico, no se evidenciaron masas, ni ganglios aumentados de tamaño, interpretándose el cuadro clínico como miastenia gravis juvenil (Figura.2). El estudio de la estimulación repetitiva de nervios periféricos, presentó un patrón decremental en todas los nervios examinados (mediano, cubital y peroneal); asimismo, se comprobó que la velocidad de conducción, tanto motora como sensitiva, fue normal.
Tras el diagnóstico de miastenia gravis juvenil generalizada autoinmune, (Grado IIA en la clasificación Osserman), se inició el tratamiento con Piridostigmina a dosis de 1 mg / kg / día, con ajustes de dosis posteriores 2,5 mg / kg / día. De manera inmediata ocurrió mejoría de la clínica iniciándose con la ptosis palpebral, posteriormente con la disfagia, voz nasal y disartria.
Ante la presencia de glándula timica (Timoma) y del diagnóstico de miastenia gravis juvenil y estando recibiendo tratamiento con fármacos anticolinesterásicos para el control de los síntomas. Se remite a la Unidad de Cirugía de Tórax, donde previa valoración se decide conducta quirúrgica: La timectomía a través de esternotomia mediana, se evidencia la presencia de glándula Timica, se practica exéresis de toda la grasa mediastinal, de las pleuras mediastinales y de toda la glándula timica (Figura.3).
El estudio anatomopatológico definitiva de la lesión reportó: examen macroscópico: Timo de 8 x 6.5 x 3 cms, de superficie externa lisa, cubierta por fina capsula gris violácea, al corte parénquima blanco grisácea, con áreas pardas y de consistencia firme marrón clara amarillenta. Tinción Hematoxilina-eosina parénquima tímico de arquitectura multinodular separada por lobulillos de tejido adiposo. Evidenciando tejido linfoide con hiperplasia linfoide folicular. Conclusión: hiperplasia folicular del timo (Figura.4).
Evolución posoperatoria a dos año de habérsele practicado la timectomia, la paciente se encuentra en condiciones clínicas estable con ausencia de enfermedad y suspensión de la terapia con neostigmine.
Araujo C Juan C
Cirujano de Tórax
Unidad de Cirugía de Tórax del Servicio de Cirugía, Hospital “Dr. Adolfo Pons”, IVSS, Maracaibo – Venezuela
Milagros Sánchez
Cirujano de Tórax
Departamento de Anatomía Patológica, Facultad de Medicina, Universidad del Zulia. Maracaibo-Venezuela
Para descargar la investigación completa haga clik a continuación: